せっかくなんで新型コロナウイルスに関する論文を読んでみた。 Part 6
少々途切れてしまいましたが、COVID-19/SARS-CoV-2関連論文の和訳シリーズを再開しようと思います。今回は今年3月3日にJAMAに発表された論文"Epidemiologic Features and Clinical Course of Patients Infected With SARS-CoV-2 in Singapore"(Young BE, Ong SWX et al.)を紹介します。
(1) Introduction
シンガポールでは2020年1月23日に初のCOVID-19輸入症例が確認された(武漢からの旅行者)。その後、他の武漢からの旅行者, 武漢からの帰国者もCOVID-19と診断された。
本case seiresでは、シンガポールにおいてCOVID-19と確定診断された最初の18名の疫学的特徴, 臨床症状, 治療と転機に関して記述する。
(2) Method
① アウトブレイクへの対応
2020年2月2日、シンガポール保健省は、直近のHubei省渡航歴がある肺炎患者に対して、SARS-CoV-2のscreeningを行うよう命ずる警報を発令した。
② データと検体の収集
real-time RT-PCRにてCOVID-19と確定診断された人が本研究への参加対象となった。COVID-19患者の加療を行った4病院でデータを収集した。標準化したデータ収集フォームを用いて、医療電子記録のデータをsummarizeした。
また患者が本研究に参加した後の最初の2週間内の複数時点で検体(血液, 便, 尿, 鼻咽頭スワブ)を収集し、RT-PCRでSARS-CoV-2を検査した。そして"RT-PCR cycle threshold value"を収集した。
※ "RT-PCR cycle threshold value": サンプルのウイルスコピー数と逆比例かつ指数関数的に相関する。
③ Clinical management
各患者の血算, 肝機能, 腎機能, CRP, LDHを測定。また呼吸器サンプルはmultiplex PCR assayでインフルエンザウイルス等の呼吸器系ウイルスの有無を精査した。
全ての患者について、SpO2 92%以下の患者に酸素療法を行う等の支持的療法を行った。また市中肺炎を疑った患者には広域抗菌薬とオセルタミビルを投与。医師が必要と判断し、尚且つ共有された意思決定と患者の口頭の同意を得られた場合、lopinavir-ritonavir合剤(200mg/100mg 1日2回, 14日間)内服を処方した。なおコルチコステロイドは重度インフルエンザで死亡率を上昇させたので投与しなかった。
臨床的改善があった時、呼吸器検体をSARS-CoV-2 PCRに毎日送った(Resipiratory samples were sent daily for SARS-CoV-2 PCR on cilinical recovery)。隔離解除は、24時間以上間隔を開けて採取した少なくとも2連続の検体のPCR assayが陰性であるかどうかに左右された。
(3) Results
① 疫学的特徴
2020年の1月23日から2月3日の間に、シンガポールでは18名がCOVID-19と診断された。発症は同年1月14日から同30日までであり、全患者に発症前14日以内の武漢への渡航歴があった。2020年の2月25日の時点で、COVID-19患者の治療に関与した医療スタッフの感染は確認されていない。
② 臨床的特徴
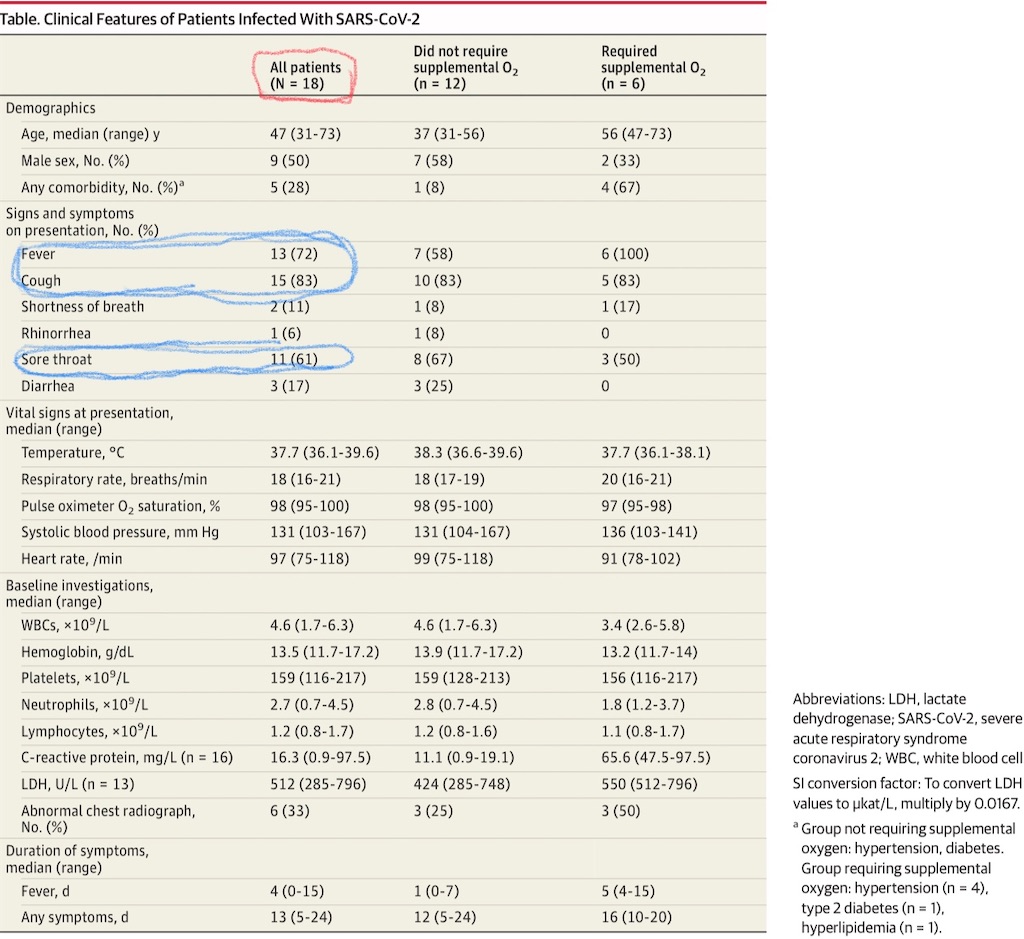
臨床的特徴はTableにまとめられている。発熱(13名; 72 %]), 咳嗽(15; 83 %), 咽頭痛(11名; 61 %)はよく見られる症候であった。鼻汁は稀(1名; 6 %)であったが、6名(33 %)は胸部画像で異常, もしくは 肺の捻髪音を認めた。受診時にARDSだった患者はおらず、直ちに酸素療法を行ったのは1名だけであった。リンパ球減少(<1.1x10^9 /L)は16名中7名で見られた。CRP高値(>20 mg/L)は16名中6名(38 %)である一方、腎機能は正常であった。

12名(67 %)の患者の経過は安定(uncomplicated)であったが、6名(33 %)は酸素療法が必要であった(Figure 1)。受診時に胸部画像で透過性低下がなかったのは12名(67 %)で、うち9名(50 %)では急性期の間に透過性低下なく経過した。当初胸部画像が正常だったものの、両側性の拡散性透過性低下(bilatetal diffuse airspace opacities)となった患者は3名おり、うち2名は1週間以上発熱しなかった。2名(11 %)は酸素補充が必要で, 1名(6 %)は機械的換気が必要でICUへ入室した。付随する細菌感染, ないしウイルス感染は確認されず、2020年2月25日の時点で死者はいない。
③ 臨床的転機
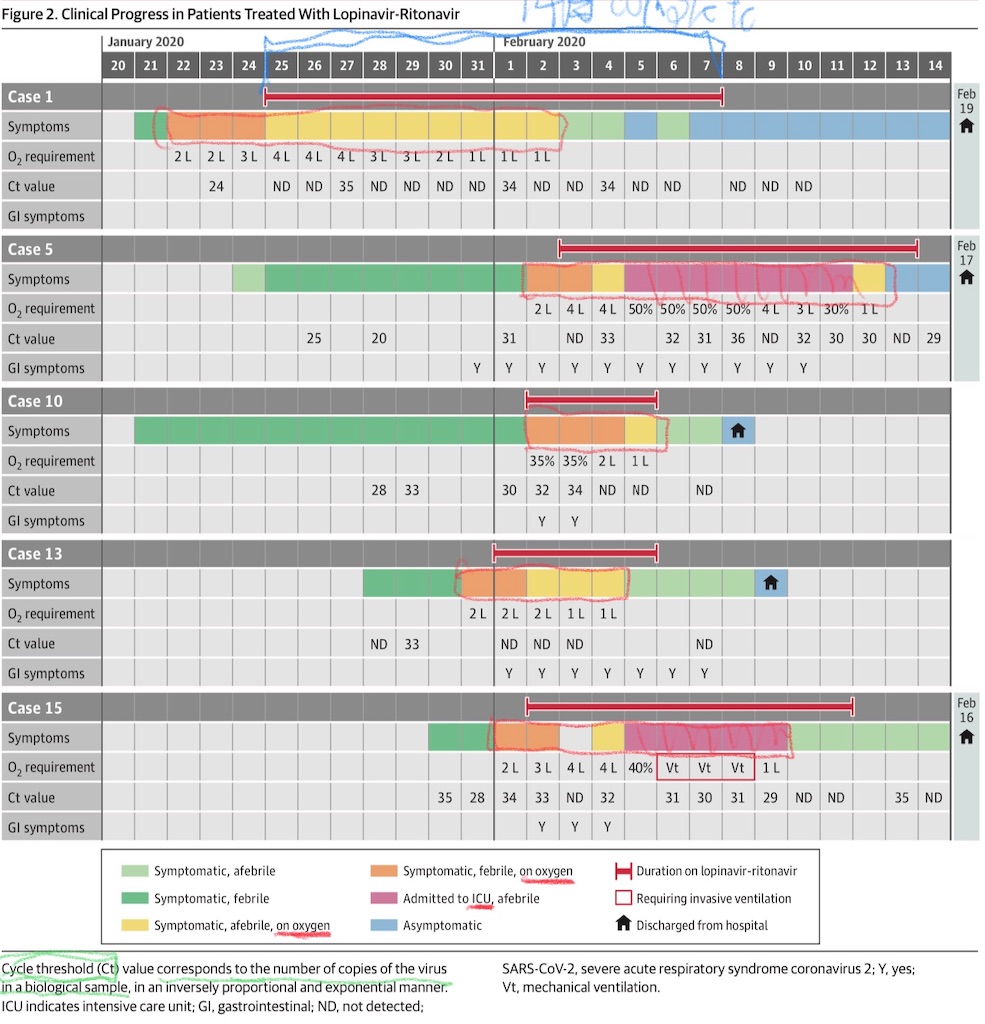
酸素療法が必要だった6名のうち、5名がlopinavir-ritonavirを投与された(Figure 2)。5名中3名(60 %)は投与開始後の3日以内に酸素投与量を減らすことができ、5名中2名(40 %)は治療2日目でウイルス放散(viral shedding)が消失した。
しかしながら、2名は悪化して呼吸不全が進行、1名が機械的換気を要した。ICU入床中、この2名で鼻咽頭スワブ, もしくは気管チューブ吸引液でウイルスが検出されていた。
5名中4名は吐き気, 嘔吐, 下痢を発症し、3名は肝機能異常を呈した。こうした副作用のため、14日間の治療期間を終えたのは1名だけだった。
④ ウイルス学的特徴
鼻咽頭スワブが最初に陽性になってから最後に陽性になるまでのウイルス放散期間の中央値は12日(range 1~24日)だった。また15名(83 %)は7日以上、鼻咽頭からウイルス放散が検出された。酸素療法を受けていない12名と酸素療法を受けた6名の間で、病日ごとの連続したcycle threshold valueの時間経過は類似していた。
便(8名中4名; 50 %), 血液(1名中12名; 8 %)からPCRでウイルスが検出されたが、尿では検出されなかった。
(4) Disucussion
武漢での研究で発熱がなかった患者は1.4~17 %であったのに対し、本研究では28 %で発熱がなかった。おそらく接触歴を追跡することに努力を傾注したことを反映したものであろう。
8名の患者中4名では、下痢がないにも関わらず、1~7日の間にウイルスが便から検出された。中国の研究では6名の患者, 及び5名中1名の患者でウイルス血症が検知されたが、本研究では12名中1名だった。Shenzhenの家族集団では、便や尿からウイルスは検出されなかった。SARSの場合、1週目にウイルス血症, 2週目に呼吸器系によるウイルス拡散が見られ、2週目以降も便中へのウイルス排出が持続した。MERSの場合、ウイルス拡散は血液と便中よりも下気道サンプルで多かった。SARSでは、鼻咽頭サンプルでのウイルス量とウイルス血症が重症度と関連していた。
本研究において、発症後COVID-19の患者の鼻咽頭サンプル内のウイルス量は最初のわずか数日中でピークに達し、その後減少した。発症後、鼻咽頭吸引液からのウイルス拡散期間は最短で発症後24日後まで延長された。この数値は、中国の類似研究より長い。この期間が終わるまで、ウイルスは断続的にしか検出されなかった。これがウイルス拡散の強さの生物学的差異によるものなのか, 或いは存在するウイルス量が少ない時のサンプル採取の変動(sampling variability when low amount of virus are present)によるものなのかは不明である。検出可能な期間中にウイルスが感染可能になるかどうか決定することは、感染制御に向けた努力においては不可欠である(Determining whether the virus remains transmissible throughout the period of detactability is critical to controll effort)。
酸素化が悪化した1~3日目に5名がlopinavir-ritonavirで治療されたが、臨床的効果のほどは曖昧であった。投与開始後1~3日目に解熱したものの、2名では病勢進行を防げなかった。鼻咽頭スワブからのcycle threshold valueで示されたウイルス量の減少は、lopinavir-ritonavirで治療された人とそうでない人の間で類似しているように見えた。この小規模なcase seriesでは明確な証拠がないため、Lopinavir-ritonavirのCOVID-19における治療効果は、アウトブレイクにおけるランダム化研究で検証される必要がある(The effectiveness of lopinavir-ritonavir treatment in COVID-19 needs to be examined in an outbreak randomized trial, given a lack of clear signal in this small case series)。