数日ぶりですが、今日も前回同様、COVID-19患者へのトシリズマブの臨床試験の論文を紹介していきます。今回紹介するのは、2020年12/17にNEJMへ発表された論文"Tocilizumab in Patients Hospitalized with Covid-19 Pneumonia."(Salama C., Han J. et al., N Eng J Med 384(1)20-30)です。
(1) Introduction
パンデミックにより不均衡に影響を受けている、医療サービスを十分受けられない人種的マイノリティに対しては、特にCOVID-19の治療が必要である。米国CDC(Centers for Disease Control and Prevention)とPrevention Covid-19-Associated Hospitalization Surveillance Networkによると、非ヒスパニック系白人と比較したその他人種のCOVID-19による入院率は以下のようになっている(2020年11/30時点のデータ):
- 非ヒスパニック系黒人: 3.7倍
- ヒスパニック系 or Latino: 4.1倍
- 非ヒスパニック系アメリカンインディアン or アラスカ先住民: 4.0倍
またイングランドでも、1,700万人の患者のうち、非白人患者は白人患者と比べてCOVID-19に関連した死亡のriskが高かったというデータが出ている。マイノリティで医療サービスが十分に受けられない集団をもっと多くCOVID-19治療へ参させる臨床研究が必要である; こうした集団は大抵、臨床試験参加の焦点にならず, COVID-19の臨床試験では過小評価されている。
EMPACTA(Evaluating Minotiry Patients with Actemra)は国際的な第三相臨床試験であり、この試験では人工呼吸器を装着していないCOVID-19入院患者におけるトシリズマブの安全性・効果を試験した。この試験ではハイリスクかつ人種的マイノリティ集団の登録が強調された。
(2) Method
①Trial Design
EMPACTA trialはランダム化二重盲検化・プラセボコントロールの第三相試験である。ハイリスクかつマイノリティの集団の登録を行う世界中の施設が参加した。
② PICO
1. Patient Selection
18歳以上のCOVID-19(PCR, 画像検査で確定診断)患者が登録した。
一方で、以下に該当する患者は除外された。
- 持続的陽圧換気(continuous positive airway pressure), 双レベル陽圧換気(bilevel positive airway pressure), 人工呼吸器管理のいずれかを使用
- 24時間以内に病勢の死亡への進行が切迫し不可避である, もしくは、活動性結核症ないし活動性の細菌性・真菌性orウイルス(SARS-CoV-2感染orコントロールが良好なHIV感染症は除く)感染症が疑われる場合
2. Intervention: 標準治療へトシリズマブIV 1 or 2回を併用(以下、介入群と呼ぶ)
3. Comparison: 標準治療へプラセボを併用(以下、対照群と呼ぶ)
ここで言う標準治療とは地域ごとのpracticeに則ったものであり、抗ウイルス治療, ステロイド投与の制限(≦1 mg/kgのメチルプレドニゾロン or その同等), 支持的ケアが含有され得る。また患者の状態が悪化ないし改善しなかった場合、初回の薬剤投与から8~24時間後に追加投与が可能であった。
4. Outcome: 以下のようなprimary efficacy outcomeとkey secondary outcome, 及び有害事象の発生率・重症度が評価された。
1) Primary Efficacy Outcome; 28日目までの人工呼吸器使用 or 死亡
2) Key Secondary Efficacy Outcome; 以下の4項目
- 28日間における退院 or 退院待ち状態までの期間
- "Seven-category ordinal scale"が2 category以上改善するまでの期間(baselineとの比較)
- "Clinical failure"(死亡, 人工呼吸器使用, ICU入室, 治療撤退["withdrawal"])に至るまでの期間
- 死亡
(3) Result
① Patients Randomization

6ヶ国(米国, メキシコ, ケニア, 南アフリカ, ペルー, ブラジル)の389名の患者がランダム化され, 1名が間違ってランダム化された結果、377名が2:1の比率でそれぞれ介入群ないし対照群へ割り振られた(Fig. 1)。調整済みintention-to-treat population(=元のprotcolから逸脱した患者も元のグループのまま解析を行うこと)において、249名が介入群, 128名が対照群となっていた。対照群に行った患者1名がトシリズマブを投与され, 11名の患者がトシリズマブまたはプラセボの投与を受けなかったことから、safety populationに含まれたのは介入群250名, 対照群127名だった。全体として、介入群において255名(90.4%), 対照群において115名(89.8%)が臨床試験を完了した。両群において、フォローアップ期間の中央値は60日間であった。
② Patient Characteristics(Table 1)
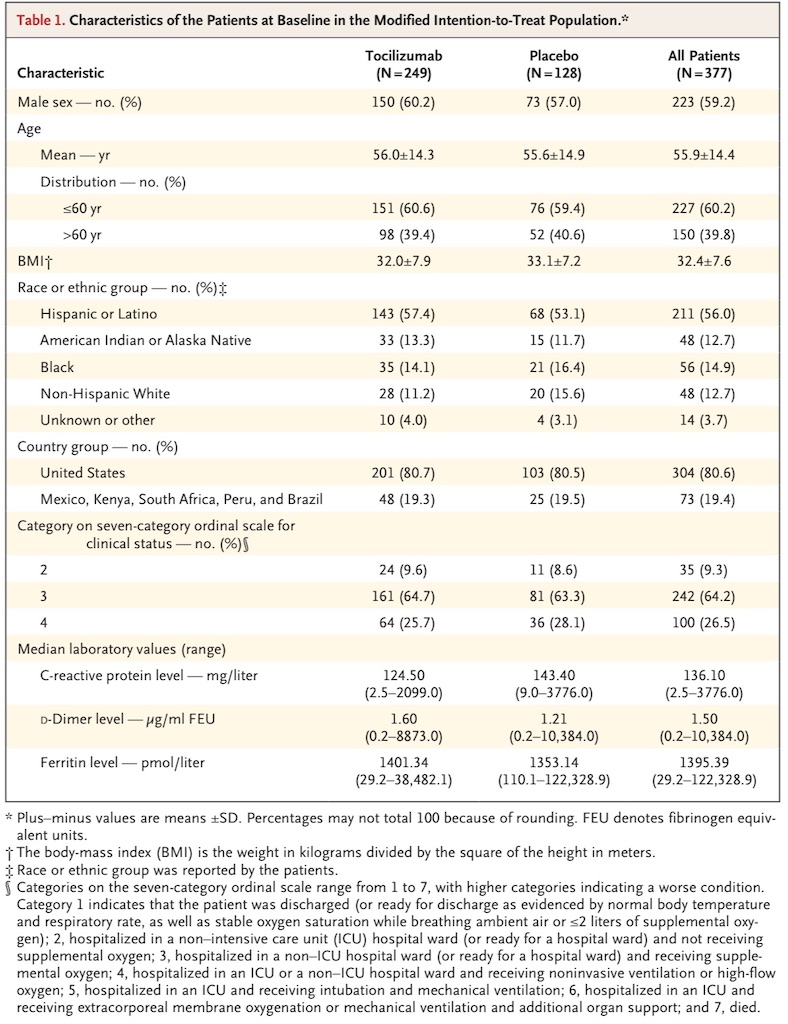
両群間でbaselineの人口統計学上・疾患特性は概ね均衡であった。
- 性別: 介入群; 60.2%が男性, 対照群; 57.0%が男性
- 平均年齢: 介入群; 56.0±14.3歳, 対照群; 55.6±14.9歳
- ヒスパニック or Latino: 介入群; 143名(57.4%), 対照群 68名(53.1%)
- 黒人: 介入群; 35名(14.1%), 対照群; 21名(16.4%)
- アメリカンインディアン or アラスカ先住民: 介入群; 33名(13.3%), 対照群; 15名(11.7%)
試験参加前7日間 or 参加中に受けた治療の内訳
- ステロイド投与: 介入群; 200名(80.3%), 対照群; 112名(87.5%)
- 抗ウイルス療法: 介入群; 196名(78.2%), 対照群; 101名(78.9%)
③ Primary Efficacy Outcome


28日目までに人工呼吸器使用or死亡した患者の累積percentageは、対照群(19.3%; 95%CI 13.3-27.4)よりも介入群(12.0%; 95%CI 8.5-16.9)で有意に低かった(hazard ratio[HR] 0.56; 95%CI 0.33-0.97; P=0.04) (Table 2, Fig 2)。
④ Secondary Outcome
28日間における退院or退院待ち状態までの期間の中央値は介入群で6.0日(95%CI 6.0-7.0), 対照群で7.5日(95%CI 7.0-9.0)だった(HR 1.16; 95%CI 0.91-1.48) (Table 2)。その他の結果は以下の通り。
- 28日間における改善までの期間の中央値: 介入群; 6.0日(95%CI 6.0-7.0) vs 対照群; 7.0日(95%CI 6.0-9.0) (HR 1.15; 95%CI 0.90-1.48) (Table 2)
- 28日間における"clinical failure"までの期間の中央値: 両群で推計不能(HR 0.55; 95%CI 0.33-0.93) (Table 2)
- 28日間の死亡率: 介入群; 10.4%(95%CI 7.2-14.9) vs 対照群; 8.6%(95%CI 4.9-14.7) (weighted difference 2.0 percentage points; 95%CI -5.2-7.8) (Table 2)
⑤ Safety

データのcutoff期日は2020年9/30であった。有害事象の内訳は以下の通り(Table 3)。
- 60日間における有害事象: 介入群; 50.8%, 対照群; 52.8%
- 重篤な有害事象: 介入群; 15.2%, 対照群; 19.7%
- 死亡: 介入群; 29名(11.6%), 対照群; 15名(11.8%)
(4) Discussion
EMPACTA trialでは、合計して25%超が65歳超であり, 75%超が1つ以上の並存疾患を持ち, 80%超が人種的マイノリティであった。
EMPACTA trialにおいて、トシリズマブと標準治療を併用された患者は、プラセボ+標準治療の患者よりも、28日間における人工呼吸器への悪化 or 死亡の可能性が有意に低かった。あらゆる原因による死亡のみをsecondary outcomeとして評価した場合、死亡率に関するbenefitは見られなかった。「トシリズマブ投与後に人工呼吸器使用へ悪化した患者はより重症な患者のsubgroupからなっており, その為死亡riskが高い」という仮説が考え得る; この仮説は、対照群において、介入群よりも多くの割合の患者が人工呼吸器を着けないまま死亡したという事実により支持される。この疑問に答えるための研究が現在進行中である。28日目までの退院までの期間の中央値は、介入群において対照群よりも1.5日間短かったものの、重複する期間が存在する。
人種的マイノリティの集団がCOVID-19パンデミックの影響を不均衡に受けていると言う知見が示され続けていることから、COVID-19患者におけるhealth careの不均等は危機的である。COVID-19臨床経過において人種が果たす役割は複雑であり, 十分理解されていない。COVID-19に罹患した人種的マイノリティの過剰な提示と, COVID-19臨床試験におけるマイノリティの提示不足の間の不一致を処理する為に、EMPACTAでは、医療サービスが十分に受けられないマイノリティ集団へ治療を行なっている施設を優先的に参加させた。人種別に評価したprimary efficacy outcomeは、全患者集団のoutcomeと一致した。
人工呼吸器使用への悪化を防止することは、COVID-19治療においては極めて重要である。人工呼吸器の危機的な不足は、この限られた資源を節約する治療法の必要性を強調する; これは特にアフリカにおいて懸案である。人工呼吸器を使用する患者の比率を減らすことが、重症管理病棟への負荷や直接的な医療費資質を減少させ, 最も重症な患者の為に人工呼吸器を確保することに繋がる。
EMPACTA trialの結果は、トシリズマブのbenefitを受ける可能性が最も高い患者が中等症, ないし 重症患者であること, また、トシリズマブが抗ウイルス薬・ステロイド投与による潜在的なbenefitを高める可能性があることを示唆している。
EMPACTAは、標準治療+トシリズマブの治療が、人工呼吸器使用への進行 or 死亡という複合outcomeの可能性を低減することにおいて、標準治療+プラセボよりも効果的であることを示した。しかしながら、死亡に関して差は無かった。