今回は久しぶりに、論文を(大雑把ながら)和訳してみた物を紹介します。今回参照した論文は、今年5/11にオンライン発表となったもの"Association of Treatment With Hydroxychloroquine or Azithromycin With In-Hospital Mortality in Patients With COVID-19 in New York State"(Rosenberg ES., Dufort EM. et al., JAMA:2020)です。
(1) Introduction
試験管内でSARS-CoV-2とその他コロナウイルスの活性を抑えたという実験結果から、COVID-19の治療にヒドロキシクロロキンとクロロキン, そしてアジスロマイシン追加の可能性について関心が高まっている。
ランダム化二重盲検化臨床試験が最適であるものの、ニューヨークにおけるCOVID-19パンデミックに喫緊に対応する必要があったことから、ヒドロキシクロロキン・アジスロマイシンと, 臨床経過・有害事象の関連性を評価するための観察研究を実行することとなった。この他施設後方視的cohort studyでは、”State Health Information Network for NY(SHIN-NY; ニューヨーク州内の病院を結ぶ、州の公衆衛生情報交換のネットワーク)”由来のデータを用いた。本studyの目的は、COVID-19入院患者におけるヒドロキシクロロキンとアジスロマイシンの処方パターンと, これらの薬剤と死亡率・可能性のある有害事象の関連性を理解することにある。
(2) Method
① Patients selection
2020年の3/15~28の間にニューヨーク市都市圏の病院に入院し, 検査でCOVID-19と診断された患者の無作為なsampleを分析した。なお同時期、ニューヨーク州のCOVID-19症例の88.3 %は同市都市圏で発生している。
ニューヨーク州保健局が保有している全COVID-19症例のファイルとSHIN-NYのデータをマッチさせ、検査にてCOVID-19と確定診断した全患者のリストを作成した。そしてこのデータセットから、25病院(同地域の患者のうち88.2 %)に入院した全患者のsampling frameを作成した。
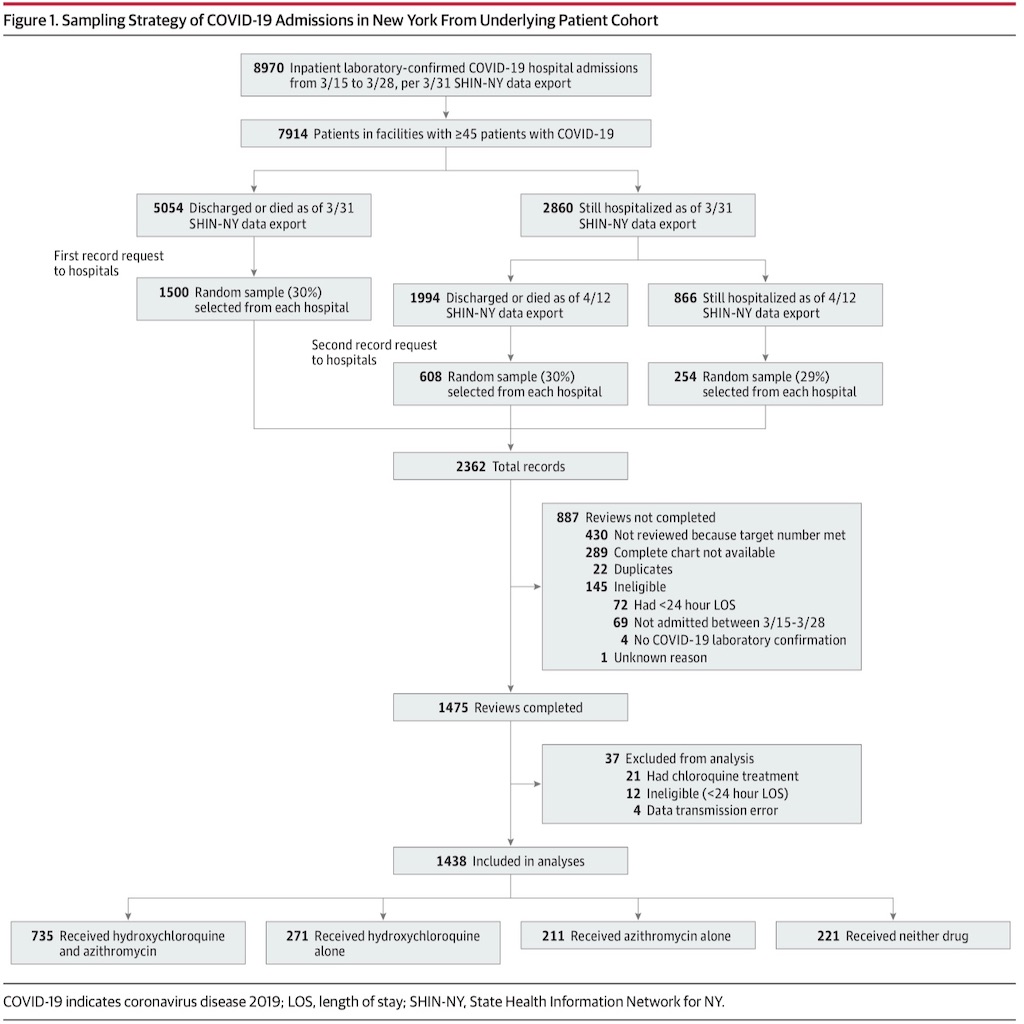
患者は病院別に無作為に抽出され, 各病院へ記録の提出が申請された。患者が退院もしくは死亡するまでは全記録を入手できないので、患者が退院or死亡した4/1と, 4/16の2回の申請を通してcohortを構築した。残り11 %の, 4/11時点で入院中の患者については、2つのSHIN-NY認定団体の患者portalを通して抽象化された(Figure 1)。
記録は4/9~27の間に抽象化され、最終的に1,438のサンプルが得られた。なお24時間以内の退院や, カルテが不完全であり見直しできないものは除外された。(Figure 1)
② Exposure
患者は以下の4つの治療群へ分類された。
1. ヒドロキシクロロキン+アジスロマイシン群
2. ヒドロキシクロロキン単独群
3. アジスロマイシン単独群
4. どちらでもない群
当初クロロキンが本研究で計画されていたが、最初にscreenした573名では使用が限定的であった(n=9, 1.6 %); その後、クロロキンを使用している患者は抽象化と分析から除外された。
③ Outcome
1. Primary Outcome
入院中の死亡率
2. Secondary Outcome
- 心停止, 心電図異常所見
- 死亡原因
(3) Result
3/15~28の間にニューヨーク都市部の病院へ入院したCOVID-19患者7,914名のsampleから、合計2,362名の記録を無作為に選択し, うち1,438名が抽象化されて分析に含まれた(Figure 1)。最後のfollow-upの日付は4/24であった。この患者の内訳は
- ヒドロキシクロロキン+アジスロマイシン群; 735名(51.1 %)
- ヒドロキシクロロキン単独群; 271名(18.8 %)
- アジスロマイシン単独群; 211名(14.7 %)
- どちらでもない群; 221名(15.4 %)
であった。
ヒドロキシクロロキンは入院後から中央値で1日に開始され, アジスロマイシンは中央値で0日に開始されていた。19名の患者では、入院前からヒドロキシクロロキン・アジスロマイシンいずれかが開始されていた。
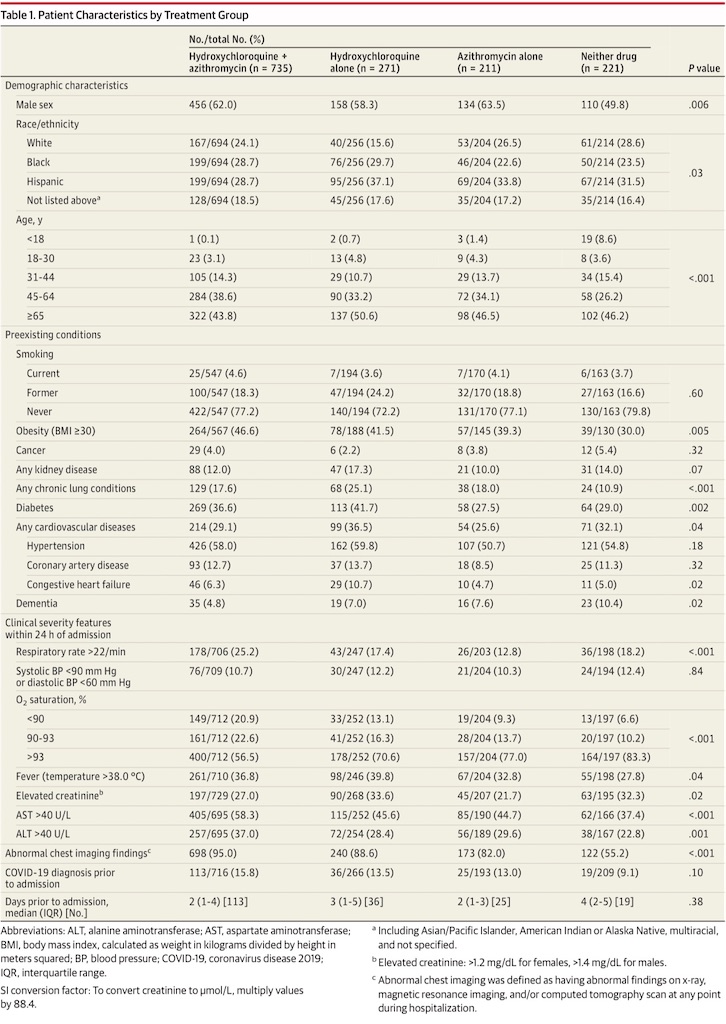
ヒドロキシクロロキン・アジスロマイシンいずれかを投与された患者は(どちらも投与されてない患者と比べて)男性が多かった(Table 1)。黒人, ヒスパニック系患者は、ヒドロキシクロロキンand/orアジスロマイシンの投与を受ける可能性が高かった。年齢中央値は4治療群で類似していた(ヒドロキシクロロキン+アジスロマイシン群 61.4歳, ヒドロキシクロロキン単独群 65.5歳, アジスロマイシン単独群 62.5歳, どちらでもない群 64.0歳[P= .35])。他にも、以下のようなデータが得られた。
- ヒドロキシクロロキン+アジスロマイシン群とヒドロキシクロロキン単独群では、アジスロマイシン単独群・どちらでもない群と比較して肥満と糖尿病が多い
- ヒドロキシクロロキン単独群で慢性肺疾患(25.1 %), 心血管系疾患(36.5 %)の割合が最も多い
最初の24時間の呼吸(胸部画像, 呼吸数, 酸素飽和度)及び肝機能(AST, ALT)の数値は、特にヒドロキシクロロキン+アジスロマイシン群が他の治療群よりも臨床的に重症であることを示した。ヒドロキシクロロキン+アジスロマイシン群の95 %の患者が胸部画像にて異常所見を示した。なおCOVID-19診断の時期に差は見られなかった; 入院前に(中央値で2日前)診断されたのはたった13.9 %(193/1,284)であった。
患者特性と, 死亡・心停止・心電図異常の3 outcomeの二変量分析は、1. 65歳以上, 2. 癌・腎疾患・心血管系疾患・糖尿病の既往, 3. 胸部画像異常所見, 4. SpO2<90 %, 5. 低血圧, 6. クレアチニン上昇, 7. AST上昇, がoutcome間で関連性があることを示した。
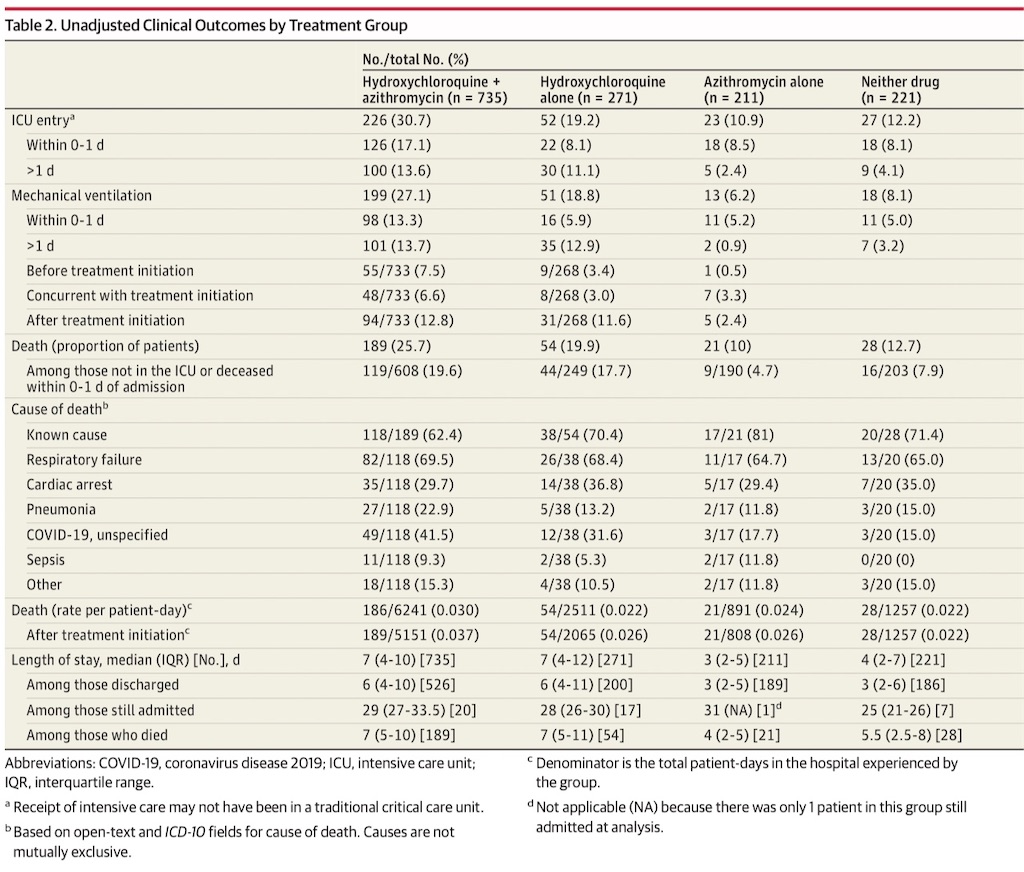
治療による病院内のoutcomeをTable 2に示す。Final analysisの時期でも45名(3.1 %)が未だ入院中であった。全治療群の患者の56.1 %は入院1日以内にICUに入ったにも関わらず、ICU入院率はアジスロマイシン単独群(10.9 %)・どちらでもない群(12.2 %)と比べて、ヒドロキシクロロキン+アジスロマイシン群(30.7 %)・ヒドロキシクロロキン単独群(19.2 %)で高かった。同様に、機械的換気を受ける患者はアジスロマイシン単独群(6.2 %)・どちらでもない群(8.1 %)よりも、ヒドロキシクロロキン+アジスロマイシン(27.1 %)・ヒドロキシクロロキン群(18.8 %)で多かった。
① Primary Outcome
全体で、院内死亡率は20.3 %(95%CI 18.2-22.4 %)であった。Unadjusted analysisにおいて、治療群間で院内死亡率の有意差が見られた; ヒドロキシクロロキン+アジスロマイシン(n=189, 25.7 %[95%CI 22.3-28.9 %]), ヒドロキシクロロキン単独(n=54, 19.9 %[95%CI 15.2-24.7 %]), アジスロマイシン単独(n=21, 10.0 %[95%CI 5.9-14.0 %]), どちらでもない群(n=28, 12.7 %[95%CI 8.3-27.2 %]) (P< .001)。似たようなパターンは、全体の患者1日あたりの死亡数と薬剤開始後のそれでも見られた(Table 2)。
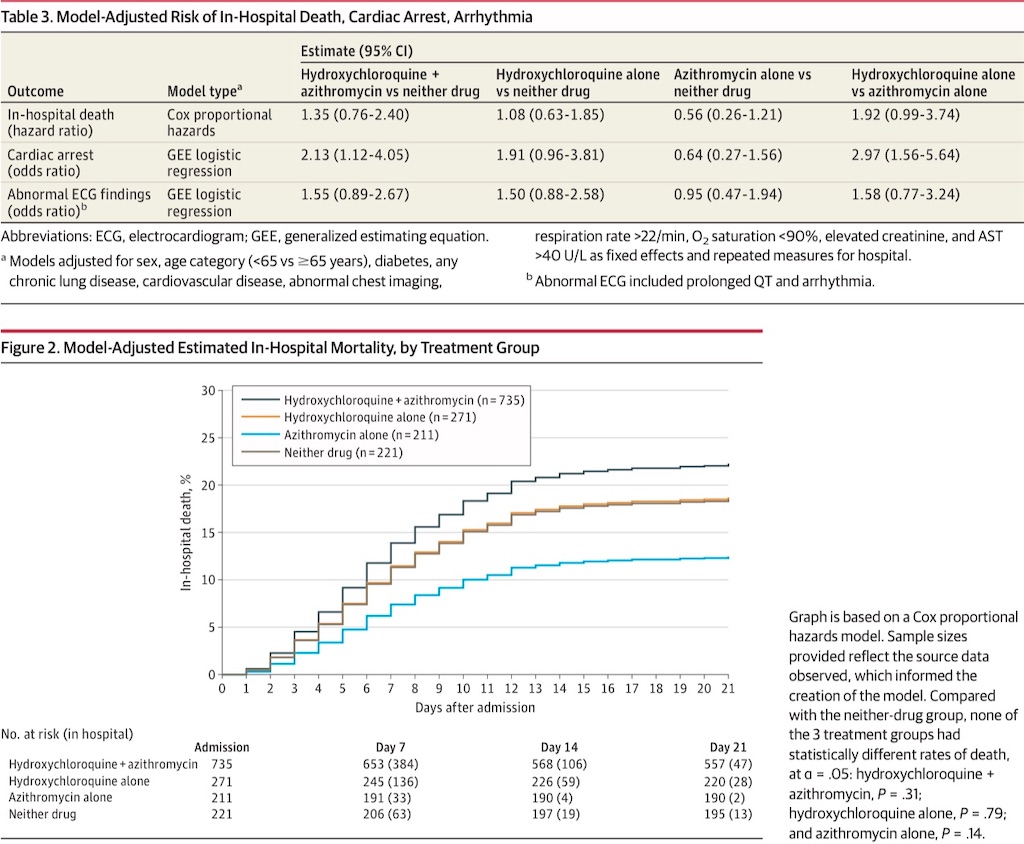
人口統計学, 病院, 並存疾患, 重症度を調整したprimary analysisでは、ヒドロキシクロロキン+アジスロマイシン群(adjusted HR 1.35[95%CI 0.76-2.40]), ヒドロキシクロロキン単独群(adjusted HR 1.08[95%CI 0.63-1.85]) or アジスロマイシン単独群(adjusted HR 0.56[95%CI 0.26-1.21])と、どちらでもない群を比較しても死亡率に有意差は見られなかった(Table 3)。
このモデルから21日におけるdirect-adjusted mortality(直接調整死亡率)を推定した結果、ヒドロキシクロロキン+アジスロマイシン群 22.5 %(95%CI 19.7-25.1 %), ヒドロキシクロロキン単独群 18.9 %(95%CI 14.3-23.2 %), アジスロマイシン単独群 10.9 %(95%CI 5.8-15.6 %), どちらでもない群 17.8 %(95%CI 11.1-23.9 %)であった(Figure 2)。なお、ヒドロキシクロロキン単独群とアジスロマイシン群の間で死亡率の有意差は見られなかった(adjusted HR 1.92[95%CI 0.99-3.74])。
② Secondary Outcome
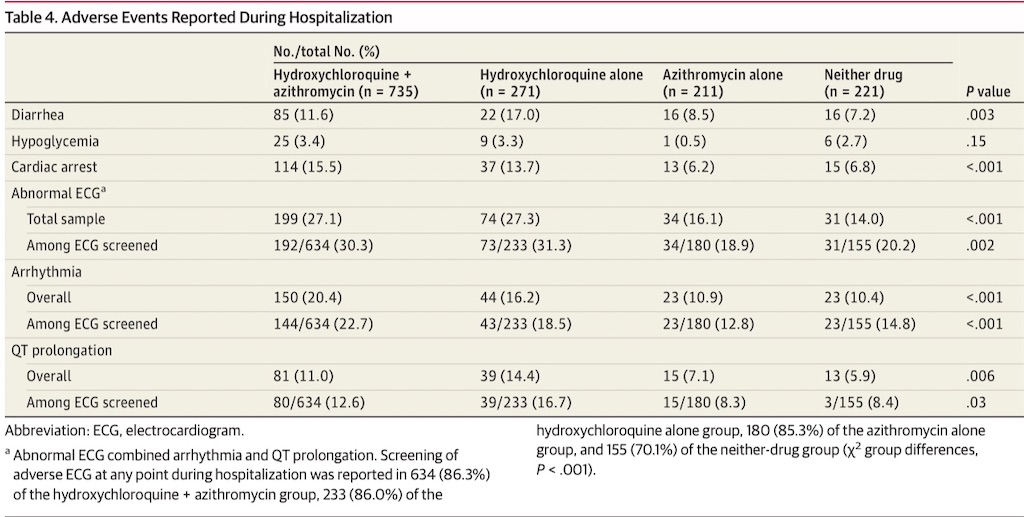
全ての治療群を通して、最も多く報告された有害事象は心電図異常所見, 特に不整脈だった(Table 4)。心電図異常所見は、ヒドロキシクロロキン+アジスロマイシン群及びヒドロキシクロロキン単独群の患者にてより多く見られた。しかしlogistic regression modelでは、どちらでもない群と, ヒドロキシクロロキン+アジスロマイシン群・ヒドロキシクロロキン単独群のそれぞれの間に有意差は見られなかった。
アジスロマイシン単独群における心停止(6.2 %)と心電図異常所見(16.1 %)・どちらでもない群における心停止(6.8 %)と心電図異常所見(14.0 %), と比較すると、ヒドロキシクロロキン+アジスロマイシン群(心停止; 15.5 %, 心電図異常所見; 27.1 %)やヒドロキシクロロキン単独群(心停止; 13.7 %, 心電図異常所見; 37.3 %)に占めるそれの割合は多い。どちらでもない群と比較したadjusted modelにおいては、ヒドロキシクロロキン+アジスロマイシン群は心停止の可能性は高かった(adjusted OR 2.13[95%CI 1.12-4.05] E-value=1.31)ものの、ヒドロキシクロロキン単独群(adjusted OR 1.91[95%CI 0.96-3.81])及びアジスロマイシン単独群(adjusted OR 0.64[95%CI 0.27-1.56])においてはそうでもなかった。またヒドロキシクロロキン単独群vsアジスロマイシン単独群の比較でも心停止の可能性は高かった(adjusted OR 2.97[95%CI 1.56-5.64] E-value=1.81)。
機械的換気装着で層別化した各outcomeのモデルにおいては、機械的換気を装着しなかった患者集団におけるヒドロキシクロロキン単独群vsアジスロマイシン単独群間の心停止との関連(adjusted OR 3.01[95%CI 1.07-8.51] E-value=1.22)を除くと、有意な関連性は認めなかった。
(4) Discussion
このstudyでは、70 %のCOVID-19患者がヒドロキシクロロキン単剤, もしくはアジスロマイシンとの併用で治療された。ヒドロキシクロロキン単独orこれにアジスロマイシン併用で治療された患者群では、(いずれの薬剤も投与されていない患者群と比較し)男性, 並存疾患, 受診時の呼吸機能もしくは肝機能の低下がより多く見られた。またヒドロキシクロロキン単独 or これにアジスロマイシン併用で治療を受けた患者と、いずれの薬剤も投与されていない患者の間での院内死亡率の有意差は見られなかった。
並存疾患や入院時の重症度に関して調整した後の院内死亡率と関連したbenefit(利益)がヒドロキシクロロキンに見られないと言う結果は、他の観察研究の結果と一致する。
(論文の)筆者の知る限り、本studyはCOVID-19患者におけるヒドロキシクロロキンの有害作用に関する最大規模の報告である。調整後であっても、いずれの薬剤も投与されていない患者と比較し、ヒドロキシクロロキン・アジスロマイシン併用治療を受けた患者で心停止の頻度は多かった。ヒドロキシクロロキン投与を受けている患者に生じる不整脈への警戒が、より頻回な心電図検査の実施によるdetection biasに繋がったと思われる。心停止よりも不整脈との関連性が低いため、これは有意なエラーのもとではないのかもしれない。また機械的換気を受けていない患者集団では、アジスロマイシン単独群と比較してヒドロキシクロロキン単独群において、心停止のriskが統計学的に優位に上昇しており、このriskが機械的換気を媒介していないことを示唆している。
本studyは、米国内におけるCOVID-19の自然経過について他のstudyが示した知見を確かなものにしている: 1. 男性, 2. 高血圧・肥満・糖尿病といった並存疾患, 3.肝酵素増加・腎機能障害といった受診時の所見, がpoor hospital outcomeと関連している。
本studyのstrengthは、ニューヨーク大都市圏にある25箇所の病院から収集した大規模かつ無作為なsampleを含んでいることである。Sampleの収集はepidemicの早期に行われ、経過が長期にわたり, 合併症があり, 入院が現在進行中である患者を含んでいる。
なお本studyのlimitationは以下の通りである。
- 最初の入院へのsamplingにおいて、他の施設への再入院した可能性がある事例を捕捉できていない可能性がある。
- 死亡率が入院中死亡率のみである。
- COVID-19重症度と関連している炎症マーカーのような、可能性のある一部の交絡因子は頻回には測定されておらず、その為modelingには使えなかった。
- 患者がICUに入り, 機械的換気を行われていたので、こうしたoutcomeは有効性の解析に不向きであった。
- 入院中のいかなる時点においても発生した有害事象の中には、薬剤投与開始前に生じた可能性もある。
- 分析に含まれない因子により、計測されていない残存した交絡因子がある可能性がある。
- アジスロマイシンのみを投与されていた211名の患者で、死亡率の推定HRは0.56であったものの、confidence intervalは1.0を超えていた。これは真のprotective associationを示唆するが、計測されていない交絡因子であるかもしれない。
- 今回の結果の中にはconfidence intervalが広いものもあり、一部の分析における調査力の限界を反映している。